Dormência da perna do quadril ao joelho do lado de fora
O conteúdo do artigo:
-
As razões para o desenvolvimento da parestesia
- Transtornos de sensibilidade transitória
- Distúrbios de sensibilidade prolongados
-
Neuropatia do nervo cutâneo externo da coxa
- Mecanismo de desenvolvimento
- Fatores provocadores
- Síndrome de Roth e gravidez
- Doenças que causam dormência na coxa
- Diagnóstico
- Tratamento
- Vídeo
Dormência da perna do quadril até o joelho do lado de fora é um distúrbio sensorial chamado parestesia. A localização da parestesia na região do quadril ocorre com bastante frequência e é consequência de vários processos patológicos do corpo humano que afetam as estruturas nervosas: tumores, lesões infecciosas, neurodegenerativas, autoimunes. Visto que a perda de sensibilidade não é uma doença independente, a eliminação desse sintoma depende da eficácia do tratamento da patologia subjacente.

Na maioria das vezes, a dormência da perna do quadril ao joelho do lado de fora não está associada a patologias e é transitória
As razões para o desenvolvimento da parestesia
Parestesias nas extremidades inferiores são acompanhadas não apenas por dormência, mas também por formigamento, queimação e dor de intensidade variável. Essas sensações têm vida curta e podem incomodar o paciente por muito tempo ou ocorrer na forma de convulsões. Assim, o primeiro foi chamado de passagem, e o segundo - parestesias crônicas.
Transtornos de sensibilidade transitória
Se, após um esforço físico excessivo, uma longa permanência em uma posição desconfortável, a superfície externa da perna direita não for sentida, ou a coxa da perna esquerda estiver dormente por fora, as razões para a perda de sensações são óbvias. Nesse caso, a dormência temporária é provocada por:
- violação da circulação sanguínea local;
- compressão mecânica do nervo superficial;
- irritação das terminações nervosas com produtos ácidos do metabolismo celular.
Essa violação de sensibilidade não requer medidas terapêuticas especiais e desaparece por conta própria. Para isso basta descansar, mudar a postura do corpo e fazer uma leve massagem.
Distúrbios de sensibilidade prolongados
Quando a parte externa da coxa não é sentida por um longo tempo, as alterações patológicas são mais graves do que a parestesia passageira. Eles podem ser o resultado de uma lesão primária do sistema nervoso ou ser uma consequência de uma doença de longa duração. A parestesia crônica das partes anteriores e laterais do membro inferior do quadril ao joelho leva a:
- neuropatia do nervo cutâneo externo da coxa;
- osteocondrose da coluna lombar;
- hérnia intervertebral da região lombossacra;
- artrite da articulação do quadril;
- artrose deformante da articulação do quadril;
- esclerose múltipla;
- neuropatia diabética;
- aterosclerose dos vasos das extremidades inferiores;
- polineuropatia alcoólica;
- lesão na articulação do quadril;
- processo tumoral.
Os vários mecanismos de ação desses fatores negativos são, em última análise, reduzidos a uma mudança nos processos metabólicos do tecido nervoso e a uma violação da condução dos impulsos nervosos.
Neuropatia do nervo cutâneo externo da coxa
A neuropatia do nervo cutâneo externo da coxa refere-se às síndromes de túnel de lesão do nervo periférico. Na literatura médica, você pode encontrar vários sinônimos para o nome dessa doença: meralgia parestésica, síndrome do nervo cutâneo lateral da coxa, síndrome de Roth, doença de Roth-Bernhardt.
Mecanismo de desenvolvimento
O nervo e seus ramos que chegam à articulação do joelho inervam as superfícies femorais externa e parcialmente anterior. A parte mais vulnerável do nervo é o local de sua saída da cavidade pélvica: acima da espinha ilíaca ântero-superior ou abaixo do ligamento inguinal. Está ali ou no túnel formado pela membrana do tecido conjuntivo dos músculos da coxa, e ocorre sua compressão, causando o desenvolvimento da síndrome.
A neuropatia se manifesta por dormência, formigamento, dor na superfície ântero-lateral da coxa, com aumento do estresse e síndrome de dor intensa - uma violação da caminhada. A doença de Roth-Bernhardt ocorre principalmente em pessoas de meia-idade e idosos, e a incidência em homens é três vezes maior do que em mulheres.
Por que a meralgia parestésica se desenvolve com mais frequência após 50 anos? Isso se deve a mudanças degenerativas relacionadas à idade no tecido nervoso devido a:
- saída venosa obstruída;
- inferioridade da rede capilar;
- distúrbios metabólicos.
Fatores provocadores
As reclamações começam a aparecer quando o efeito de compressão do fator de provocação torna-se crítico. A compressão na virilha ou ao nível do músculo ilíaco pode resultar de:
- vestindo um espartilho, cinto apertado, roupa íntima excessivamente justa;
- deposição excessiva de gordura na parte inferior da parede abdominal anterior e coxas (lyes);
- hemorragia retroperitoneal;
- processo tumoral;
- infiltração inflamatória da cavidade abdominal;
- intervenção cirúrgica nos órgãos abdominais.
Síndrome de Roth e gravidez
A compressão das fibras nervosas ao nível do ligamento inguinal é uma causa comum de neuropatia durante a gestação. Durante a gravidez, a flexão da coluna na coluna lombar, o ângulo de inclinação da pelve e a extensão na articulação do quadril aumentam. Tudo isso causa tensão no ligamento e compressão do nervo.
A síndrome de Roth é uma das causas comuns, mas não a única, de dormência na perna, desde a articulação do quadril até o joelho.
Doenças que causam dormência na coxa
A perda de sensibilidade das extremidades inferiores é possível com condução nervosa prejudicada que acompanha várias doenças.
| Doença | Manifestações | Mudanças patológicas |
| Osteocondrose da coluna lombossacra | A dor e as parestesias se espalham da região lombar até as nádegas, ao longo da borda externa da coxa, da superfície lateral da perna até a parte posterior do pé e o dedão do pé. | Lesão degenerativo-distrófica dos discos intervertebrais localizados entre os corpos vertebrais: desgaste sob a influência do estresse, efeitos traumáticos de alto e longo prazo. |
| Hérnia intervertebral na coluna lombossacra | Dormência, formigamento, fraqueza no membro inferior. Dor de intensidade variável, irradiando-se para as nádegas, ao longo da superfície posterior externa da coxa e parte inferior da perna no lado afetado. Possível disfunção dos órgãos pélvicos. | Protrusão do disco intervertebral entre os corpos vertebrais associada ao deslocamento do núcleo pulposo do disco e ruptura do anel fibroso. Causa compressão das raízes nervosas e dos vasos sanguíneos. |
| Artrite da articulação do quadril | Dor, distúrbios sensoriais na virilha, parte lateral da coxa, nádegas, limitação da amplitude de movimento, dificuldade para andar. | Processo inflamatório de várias etiologias (reumatóide, reativo, infeccioso, psoriático), afetando o tecido conjuntivo na área da articulação dos ossos pélvico e do fêmur. |
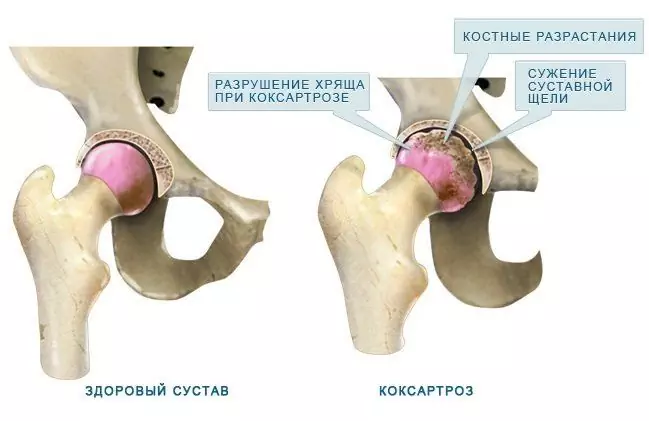
| Coxartrose (artrose deformante, osteoartrite da articulação do quadril) | Dor nas articulações, da virilha ao joelho, rigidez de movimentos, parestesia, distúrbios da marcha, claudicação, atrofia dos músculos da coxa, encurtamento do membro no lado afetado. | Alterações degenerativo-distróficas na cartilagem hialina das superfícies articulares. |
| Esclerose múltipla | Parestesias, violação da sensibilidade profunda e superficial: diminuição das sensações vibracionais, táteis, sensação de pressão em um ou mais membros. | Danos na bainha de mielina das fibras nervosas no cérebro e na medula espinhal: a formação de focos de esclerose (placas) com a substituição do tecido nervoso normal por tecido conjuntivo. |
| Neuropatia diabética periférica | Dormência, sensação de queimação, formigamento, diminuição ou perda de temperatura, sensibilidade à dor primeiro nos pés, depois nas extremidades proximais. | Distúrbios metabólicos, danos a pequenos vasos sanguíneos. O processo patológico afeta todas as fibras nervosas: sensitivas, motoras e vegetativas. |
| Aterosclerose obliterante dos vasos das extremidades inferiores | Frieza, dormência dos membros, claudicação intermitente; doenças tróficas: descoloração da pele, atrofia do tecido subcutâneo, úlceras, gangrena seca. | Violação do metabolismo lipídico e proteico nas artérias do tipo elástica e musculoelástica, acompanhada de deposição de colesterol e algumas frações lipoproteicas na luz dos vasos, levando à insuficiência circulatória. |
| Polineuropatia alcoólica | Perturbações sensoriais, manifestadas por uma sensação de dormência, arrepios rastejantes; edema das extremidades distais, mudanças de cor e temperatura; dor nos músculos da panturrilha, fraqueza, paralisia. | O efeito tóxico do álcool e seus metabólitos nos processos metabólicos das fibras nervosas: axonopatia (danos aos longos processos das células nervosas) com danos secundários à bainha de mielina. |
Diagnóstico
O diagnóstico da doença que levou ao desenvolvimento de dormência na perna desde o quadril até o joelho na parte externa geralmente é feito por um neurologista. Os dados do histórico médico e do exame neurológico podem ser complementados por:
- Raio-X da coluna vertebral, articulação do quadril;
- imagem por ressonância magnética da coluna vertebral, articulação do quadril, cérebro;
- exame de ultrassom da cavidade abdominal, pelve pequena, articulação do quadril;
- dopplerografia ultrassonográfica dos vasos das extremidades inferiores;
- exame laboratorial (análises clínicas detalhadas de sangue bioquímicas).

Se um diagnóstico preciso for necessário, a ressonância magnética do membro afetado é realizada
Pode ser necessário consultar especialistas: cirurgião vascular, neurocirurgião, ortopedista, terapeuta, endocrinologista, reumatologista, etc.
Tratamento
Um pré-requisito para alcançar um efeito positivo da terapia para a parestesia crônica é a eliminação da causa imediata que levou ao seu desenvolvimento. É necessário tratar de forma complexa, utilizando métodos medicamentosos, fisioterapêuticos e reflexológicos. O resultado é alcançado por:
- dieta balanceada;
- normalização do peso corporal;
- parar de fumar;
- eliminação do álcool;
- exercícios terapêuticos, especialmente natação e caminhada.
Quanto mais cedo o paciente solicitar atendimento médico qualificado, mais bem-sucedido e mais barato será o tratamento.
Vídeo
Oferecemos a visualização de um vídeo sobre o tema do artigo.

Anna Kozlova Jornalista médica Sobre a autora
Educação: Rostov State Medical University, especialidade "Medicina Geral".
Encontrou um erro no texto? Selecione-o e pressione Ctrl + Enter.