- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Última modificação 2025-11-02 20:14.
Cisto paraovariano
O conteúdo do artigo:
-
Como surge um cisto paraovariano?
- Mecanismo de formação
- Razões de desenvolvimento
- Sintomas
- Diagnóstico
-
Tratamento
- Método laparoscópico
- Acesso operatório laparotômico
- Previsão
- A presença da educação paraovariana e da gravidez
- Vídeo
Uma formação de cavidade benigna que se desenvolve a partir do apêndice periobital e tem origem embrionária é chamada de cisto paraovário. Freqüentemente, é assintomático e é detectado pelo exame de ultrassom dos órgãos pélvicos. As queixas surgem com um tamanho significativo da neoplasia e o desenvolvimento de complicações. O cisto ovariano paraovariano não se dissolve por conta própria, o tratamento é operatório.
Como surge um cisto paraovariano?
Homens e mulheres têm órgãos que são colocados durante o desenvolvimento embrionário, mas não se desenvolvem totalmente. Eles são rudimentares ou perderam o significado. Nas mulheres, próximo a cada ovário, tanto à direita quanto à esquerda, no ligamento largo do útero há uma formação relacionada aos órgãos rudimentares - este é o apêndice peri-ovariano, ou paraóforo. É representado por uma rede de túbulos finos e desconectados que terminam às cegas. É dos túbulos do paraóforo que, quando os processos de desenvolvimento embrionário são perturbados, surgem os cistos paraovarianos.
Mecanismo de formação
O crescimento dos verdadeiros tumores císticos ocorre devido à divisão das células epiteliais que revestem a superfície interna de sua cápsula. Essas células são capazes de degeneração patológica. O cisto de paraóforo não é verdadeiro, pois se forma de uma forma completamente diferente: os túbulos produzem um líquido que não tem para onde ir, se acumula, formando uma cavidade. O aumento de volume ocorre devido ao estiramento das paredes pelo conteúdo líquido. Como resultado desse mecanismo de ocorrência, a educação não se torna maligna.
Razões de desenvolvimento
A base para o aparecimento da formação cística de paraophoron é uma violação da diferenciação do tecido na fase de desenvolvimento embrionário. Contribuir para sua ocorrência:
- irregularidades menstruais;
- puberdade prematura;
- doenças endocrinológicas (hiperfunção, hipotireoidismo, etc.);
- processos inflamatórios crônicos da área genital feminina;
- ingestão não controlada de contracepção hormonal;
- abortos espontâneos;
- interrupção artificial da gravidez;
- banhos de sol prolongados, paixão pelo bronzeamento artificial;
- procedimentos térmicos excessivos (banhos quentes, aplicações de aquecimento);
- perda repentina de peso;
- obesidade.
Sintomas
A formação de cáries pode ser totalmente assintomática e detectada por um ginecologista durante exames preventivos de rotina ou exame de ultrassom dos órgãos pélvicos por outro motivo. As manifestações clínicas são geralmente devido ao grande tamanho da formação e complicações na forma de:
- torção das pernas;
- ruptura da cápsula;
- supuração.
Nesse caso, as queixas vêm à tona, sinalizando uma catástrofe na cavidade abdominal. Esses incluem:
- cólicas abdominais;
- fraqueza;
- nausea e vomito;
- tontura;
- sentimento de medo;
- arrepios;
- queda na pressão arterial;
- peristaltismo intestinal diminuído;
- hipertermia.
Quando a formação do apêndice peri-ovariano atinge um tamanho significativo, e em alguns casos seu diâmetro pode chegar a 20 centímetros, os sintomas de compressão dos órgãos vizinhos ficam em primeiro plano.
| Órgão comprimido | Manifestações clínicas |
| Bexiga, ureter | Micção frequente, muitas vezes acompanhada de dor de intensidade variável, falsos desejos, uma sensação de esvaziamento incompleto da bexiga. |
| Cólon |
Inchaço, desconforto, dor durante as evacuações, constipação ou aumento das fezes. |
| Ovário | Dor na região ilíaca direita ou esquerda, dependendo da localização da formação, muitas vezes piorando com a relação sexual, esforço físico; violação do ritmo do ciclo menstrual. |
A formação da cavidade do apêndice perio-ovariano não responde às flutuações dos níveis dos hormônios sexuais, sua característica é a ausência de dependência da intensidade da dor na fase do ciclo menstrual.
Diagnóstico
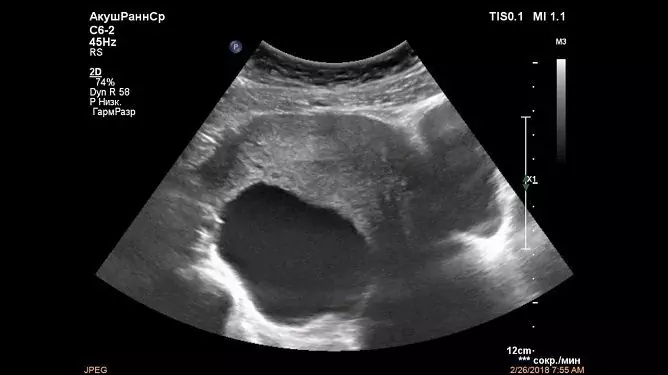
Um médico pode detectar um cisto do apêndice periobital durante um exame ginecológico: uma formação arredondada de uma densa consistência elástica é determinada ao longo da borda do útero ou acima dele, limitadamente deslocável, frequentemente indolor. Mas o diagnóstico final é estabelecido após uma ultrassonografia. Aparelhos modernos permitem obter uma imagem tridimensional e demonstrá-la ao paciente tanto na tela quanto em forma de foto, distribuída junto com a conclusão.
No exame de ultrassonografia, o cisto paraovariano geralmente se parece com uma formação anecóica de parede fina de uma câmara, redonda ou oval, encerrada entre as folhas do ligamento largo do útero. Seu tamanho varia de alguns milímetros a 15-20 centímetros. A identificação visual de um ovário separado é uma característica da patologia. Muitas vezes é possível separar o cisto da glândula genital durante uma ultrassonografia usando o sensor do dispositivo.
Não há ecos específicos que distinguem o cisto do apêndice peri-ovariano de outras formações tumorais das glândulas genitais femininas. É a presença de um ovário adjacente à superfície da formação da cavidade que é considerada um sinal diagnóstico no estabelecimento do diagnóstico final. Em outros cistos, não é visualizado separadamente.

A formação cística paraovariana é bem visualizada na ultrassonografia
Tratamento
Se não houver queixas na presença de formação de cavidade do paraóforo e suas dimensões não excederem dois centímetros, então a observação dinâmica é possível. No caso de crescimento do cisto, é necessário recorrer à cirurgia, pois as formações de origem paraovariana não se dissolvem por si mesmas, e não faz sentido tratá-las de forma conservadora.
Método laparoscópico
Em mulheres em idade fértil, a remoção do cisto por laparoscopia é ideal. Este tipo de tratamento cirúrgico é suave. Ao usá-lo, o trauma na parede abdominal anterior é mínimo, o período de reabilitação pós-operatório é curto e a capacidade de trabalho é restaurada rapidamente.
Durante a operação, tenta-se sempre preservar o ovário e a trompa de Falópio do lado da lesão, e o escopo da intervenção é limitado pela remoção da formação da cavidade. Se a operação for realizada conforme planejado, e não para torção ou supuração do cisto paraovariano, isso é tecnicamente possível. A trompa de Falópio é capaz de retornar à sua forma original, mesmo com deformação e alongamento significativos. A boa retração ou capacidade contrátil de sua camada muscular permite que isso seja feito. Essa tática ajuda a preservar a função menstrual e reprodutiva das pacientes.
Atenção! Foto de conteúdo chocante.
Clique no link para visualizar.
Acesso operatório laparotômico
Se durante a laparoscopia um sistema óptico é introduzido por meio de pequenas incisões na cavidade abdominal, permitindo exibir a "imagem" em uma tela grande e instrumentos especiais, controlando-os, o cirurgião realiza as manipulações necessárias, então com a laparotomia a incisão da parede abdominal anterior é mais significativa. Este acesso é utilizado em casos de cistos grandes e de curso complicado.
Esta técnica amplia as possibilidades do cirurgião durante o exame e revisão dos órgãos pélvicos, permite uma higienização completa da cavidade abdominal, ajuda a evitar dificuldades durante a remoção da formação da cavidade e sutura dos tecidos.
Previsão
A remoção do cisto do apêndice peri-ovariano fornece um prognóstico favorável. Durante o tratamento cirúrgico, os túbulos do paraóforo, base do aparecimento da formação de cavidades, são removidos com ele, o que exclui a possibilidade de recidiva.
O ritmo do ciclo menstrual não muda: o sangramento menstrual esperado ocorre na hora certa, pois a glândula sexual do lado afetado permanece. Apenas em casos raros, com volumes significativos de cistos, complicados por supuração, torção das pernas com necrose do tecido, isso não pode ser feito.
A presença da educação paraovariana e da gravidez
Na presença de formação cística de paraophoron, é preciso decidir o que fazer com ela, e só então planejar a gravidez. Se o cisto tiver 1-2 cm de tamanho, é possível não fazer a operação, se for maior, está indicada a laparotomia. É melhor planejar a concepção não antes de 3 meses após a cirurgia.
A detecção de um cisto de paraóforo em uma mulher grávida não é uma contra-indicação para a gestação. É necessário ir regularmente à clínica pré-natal e seguir as recomendações do ginecologista obstetra.
O pequeno diâmetro, a falta de crescimento da formação de cavidades permitem que nos limitemos ao controle do ultrassom durante a gravidez e com exceção de:
- esforço físico excessivo;
- relação sexual na presença de desconforto, dor durante ou após a intimidade;
- procedimentos termais (saunas, banhos quentes, etc.).
É necessário observar o modo de trabalhar e descansar, usar um curativo no final da gestação.
O rápido crescimento do cisto, o desenvolvimento de complicações não são compatíveis com táticas conservadoras. As tecnologias modernas permitem realizar operações sem interromper o curso da gravidez.
Vídeo
Oferecemos a visualização de um vídeo sobre o tema do artigo.

Anna Kozlova Jornalista médica Sobre a autora
Educação: Rostov State Medical University, especialidade "Medicina Geral".
As informações são generalizadas e fornecidas apenas para fins informativos. Ao primeiro sinal de doença, consulte seu médico. A automedicação é perigosa para a saúde!