- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Última modificação 2025-11-02 20:14.
Radiculite: causas de desenvolvimento, sintomas, tratamento, prevenção
O conteúdo do artigo:
- Causas
-
Patogênese
Desenvolvimento de um processo crônico
-
Sintomas
- Ciática lombossacra
- Ciática cervical
- Ciática torácica
- Diagnóstico
-
Tratamento
Cirurgia
- Complicações
- Previsão e prevenção
- Vídeo
Radiculite ou radiculopatia (lat.radicula - raiz) é uma doença baseada em danos às raízes da medula espinhal, que se desenvolve como resultado de alterações degenerativo-distróficas na coluna vertebral e se manifesta como uma síndrome de dor com irradiação ao longo do nervo danificado, uma diminuição local da força muscular, devido à atrofia fibras e sensibilidade diminuída.

A radiculite é caracterizada por síndrome de dor com irradiação ao longo do nervo danificado
A doença ocorre como resultado da compressão das raízes e dos feixes de fibras nervosas que se estendem da medula espinhal. Dependendo da parte da coluna vertebral envolvida no processo patológico, distinguem-se as radiculites cervicais, torácicas e lombossacrais.
O mais afetado é a região lombossacra, menos frequentemente a região cervical e torácica. Normalmente, a patologia se desenvolve agudamente, acompanhada por dor aguda e intensa decorrente do levantamento de peso, movimentos desajeitados, inflamação e, muitas vezes, torna-se crônica.
Causas
O principal fator etiológico no desenvolvimento da doença é considerado os processos degenerativo-distróficos da coluna vertebral, tais como:
- osteocondrose;
- osteoporose;
- espondilose deformante;
- alterações distróficas relacionadas com a idade nos discos intervertebrais com perda de elasticidade e função de absorção de choque;
- destruição das vértebras.
Outros motivos podem ser:
- curvatura da coluna: lordose, cifose, escoliose;
- anomalias espinhais: sacralização, espondilolistese, aplasia vertebral, etc.;
- danos mecânicos nas costas;
- sobrepeso, obesidade;
- neoplasias espinhais;
- processo infeccioso crônico (tuberculose, sífilis, meningite cerebrospinal, etc.), infecções virais, trópicas às fibras nervosas (encefalite transmitida por carrapatos, etc.);
- distúrbios metabólicos;
- patologia do sistema neuroendócrino.
Alocar fatores predisponentes, que por si só geralmente não causam a doença, mas combinados podem provocar e acelerar o início dos sintomas.

Um dos fatores predisponentes para o desenvolvimento da patologia é a presença prolongada do corpo em posição desconfortável
Fatores desencadeadores:
- hipotermia;
- sobretensão psicoemocional;
- levantamento de objetos pesados;
- presença de longo prazo do corpo em uma posição desconfortável.
Patogênese
Como resultado da exposição prolongada ao fator patológico, a parte cartilaginosa da coluna vertebral - os discos intervertebrais - é afetada, ocorre ruptura ou estiramento do anel fibroso com a extensão do disco gelatinoso além de seus limites. Assim, uma hérnia intervertebral é formada.
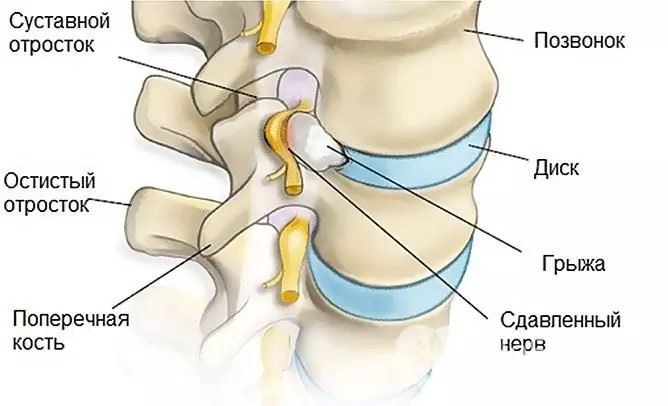
A radiculite ocorre como resultado da formação de uma hérnia intervertebral
O disco intervertebral perde sua elasticidade, a distância intervertebral é achatada e a função de absorção de choque é perdida. Como resultado da redução do espaço, as fibras nervosas que se estendem da medula espinhal são prejudicadas.
Então, os mecanismos compensatórios no aparelho osteoligamentar da coluna são ativados novamente. Um fator patológico eliminado prematuramente leva, em última instância, a um colapso da compensação, a formação de osteófitos marginais - protuberâncias ósseas que, crescendo, conectam os corpos de duas vértebras entre si, fixando-as em uma determinada posição.
A coluna vertebral perde a flexibilidade e qualquer fator provocador (movimento repentino, levantamento de peso, etc.) leva a uma pressão nas raízes nervosas, beliscando-as com dor intensa e outros sintomas.
Desenvolvimento de um processo crônico
Uma situação aguda não tratada em tempo hábil leva à compressão crônica das raízes nervosas. Como resultado de um componente traumático de longo prazo, a inervação dos músculos, vasos sanguíneos e outros tecidos é interrompida.
Um elo adicional na patogênese que piora o curso do processo é a síndrome muscular tônica - um espasmo muscular doloroso que ocorre reflexamente em resposta à irritação do nervo Lyushka (o nervo que inerva a cápsula fibrosa do disco intervertebral).
Sintomas
A doença causa distúrbios sensoriais, motores e autonômicos, acompanhados pelos seguintes sintomas:
- síndrome da dor: os primeiros ataques de dor ocorrem como resultado da ruptura ou estiramento da cápsula fibrosa e são de natureza difusa, assemelham-se a miosite ou lumbago; os seguintes ataques de dor são causados pela síndrome radicular - compressão da raiz nervosa;
- violação da sensibilidade: devido à violação da inervação de uma determinada zona, a sensibilidade tátil, a temperatura e a dor podem diminuir, até sua perda total;
- distúrbios motores: desenvolvem-se devido a uma violação da inervação, nos estágios iniciais pode haver diminuição da força muscular, à medida que o processo se agrava, desenvolve-se atrofia completa das fibras musculares na área de ação do nervo afetado.
Os sintomas típicos dependem da localização do processo patológico.
Ciática lombossacra
Pode assumir três formas:
| A forma | Sintomas |
| Lumbago | Dor aguda súbita na região lombar é causada por levantamento de peso, movimentos súbitos, hipotermia. É caracterizada por aumento do tônus muscular, limitação da mobilidade e dor à palpação na região lombar. Muitas vezes, a dor forte impede o paciente de se levantar ou andar |
| Lumbodinia | Dor lombar subaguda, surda e recorrente que piora ao sentar, caminhar ou qualquer movimento na região lombar |
| Ciática | Dor lombar aguda ou subaguda com irradiação para uma ou ambas as extremidades inferiores, acompanhada por um aumento local no tônus muscular, restrição de movimento, alinhamento da lordose lombar e outras doenças neuromusculares, distróficas e vasculares das extremidades inferiores |
Uma determinada posição forçada do paciente é característica: sentado com uma perna dobrada sob ele, apoiando as mãos na cama, ou deitado, colocando um travesseiro de um travesseiro sob o estômago.
Ciática cervical
A dor cervical unilateral intensa se desenvolve, caracterizada por uma posição forçada específica da cabeça - torcicolo hipoplásico, aumento local do tônus muscular, lordose cervical patológica. A dor aumenta com qualquer movimento do pescoço, com tosse, virar a cabeça, espirrar.
Com a localização cervical da patologia, o aumento da dor é observado em qualquer movimento da cabeça
É possível a propagação da dor para as partes proximais do membro superior, tórax, escápula, desenvolvimento de parestesias e diminuição dos reflexos.
Ciática torácica
Distúrbios sensíveis no membro são característicos, distúrbios motores se manifestam por paresia da mão ou dedos extensores. Quando as fibras nervosas simpáticas estão envolvidas no processo, podem aparecer distúrbios vegetativo-vasculares, que se manifestam por sudorese excessiva, onda de frio e edema na zona nervosa inervada afetada.
Freqüentemente, o processo é acompanhado por síndrome cardialgica, principalmente ao virar, dobrar, flexionar e estender o tronco.
Diagnóstico
Após o estabelecimento das queixas, uma coleta minuciosa de anamnese, um exame externo, o médico passa a determinar o estado neurológico com o estudo dos reflexos, sensibilidade, atividade motora dos membros, distúrbios autonômicos e a intensidade da síndrome dolorosa.
Para verificar o diagnóstico e realizar diagnósticos diferenciais com outras doenças, é possível prescrever:
- análises: análise geral de sangue, urina, teste bioquímico de sangue;
- mielografia;
- estudos de fluido cerebrospinal, etc.
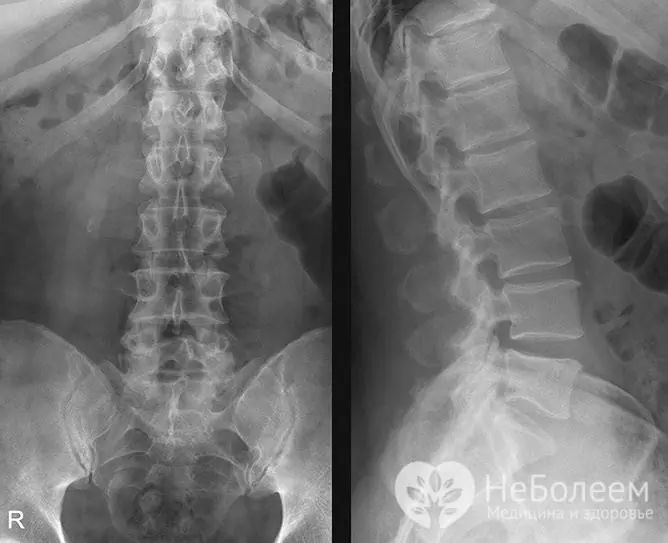
Para esclarecer o diagnóstico, um raio-x é prescrito
Dentre os exames instrumentais, é mostrada a radiografia de uma ou mais partes da coluna vertebral, que permite a identificação da osteocondrose.
Para um estudo mais detalhado, é prescrita tomografia computadorizada ou ressonância magnética. Esses métodos permitem visualizar o estado dos discos intervertebrais, identificando osteófitos, que indiretamente indicam a estrutura osteocondral da área em estudo.
A eletromiografia é um método que permite avaliar a passagem de um impulso nervoso ao longo de uma fibra nervosa, a resposta muscular a ela e a localização de um bloqueio de impulso nervoso.
Tratamento
Basicamente, o tratamento é conservador, visando diminuir a intensidade da síndrome dolorosa e restaurar o trofismo nervoso da área afetada.

Como parte do tratamento complexo, as vitaminas B são usadas
Para tanto, nomeou:
- analgésicos: diclofenaco, ibuprofeno, cetorolaco, meloxicam, etc.; são prescritas formas de dosagem de injeção oral, retal, dependendo da gravidade da síndrome da dor;
- irritantes locais: géis, unguentos com um componente de aquecimento, manchas de pimenta, fricção; para descobrir qual medicamento será mais eficaz, você precisa consultar um médico;
- Vitaminas B: a terapia com vitaminas melhora o trofismo do tecido nervoso, altas doses de vitamina B 12 têm efeito analgésico.
Após a eliminação da dor, fisioterapia, terapia manual e fisioterapia devem ser incluídas no tratamento. Em casos extremos, quando os analgésicos convencionais não ajudam, são prescritos bloqueios de novocaína com vitamina B 12, drogas hormonais ou sedação intravenosa.
Cirurgia
Em alguns casos, para a cura da doença, é necessária a intervenção cirúrgica, que consiste na retirada da hérnia intervertebral.
Indicações para tratamento cirúrgico:
- dor intensa incessante durante 3-4 meses de terapia;
- paralisante ciática (compressão da cauda equina e disfunção dos órgãos pélvicos), etc.
Complicações
As complicações com radiculopatias são raras.
Eles são principalmente devido à compressão local de grandes veias e artérias, uma diminuição no suprimento de sangue. As complicações mais comuns da radiculite são:
- isquemia e infarto da medula espinhal;
- epidurite espinhal, aracnoidite (inflamação das membranas da medula espinhal);
- paralisia periférica dos membros;
- fenômenos atróficos.
Previsão e prevenção
O diagnóstico oportuno e o tratamento completo levam à recuperação, o prognóstico neste caso é favorável. Com o desenvolvimento de complicações, geralmente não ocorre recuperação completa, pois acarreta distúrbios da esfera motora ou sensorial.
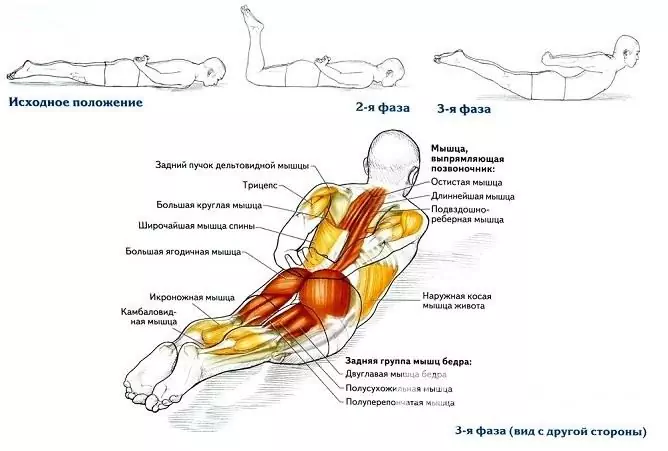
A prevenção da doença visa treinar a musculatura das costas, mantendo a postura correta durante o sono e a vigília. Não se deve comprar colchões muito duros, dormir sobre uma superfície dura, pois mudam a posição fisiológica da coluna vertebral. Recomenda-se o uso de travesseiros pequenos, colchões semiduros.
Ao levantar objetos do chão diariamente, você não deve se curvar, deve usar as articulações do quadril e do joelho para realizar esta tarefa, ou seja, realizar o agachamento. Isso reduzirá o estresse na coluna e o transferirá das costas para os membros inferiores mais fortes.
Um estilo de vida ativo, esportes regulares não intensivos e ginástica desempenham um papel importante na prevenção.
Vídeo
Oferecemos a visualização de um vídeo sobre o tema do artigo.

Anna Kozlova Jornalista médica Sobre a autora
Educação: Rostov State Medical University, especialidade "Medicina Geral".
As informações são generalizadas e fornecidas apenas para fins informativos. Ao primeiro sinal de doença, consulte seu médico. A automedicação é perigosa para a saúde!