- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Última modificação 2025-11-02 20:14.
Sangramento obstétrico
O conteúdo do artigo:
- Causas
- Tipos
- Estágios
- Sinais
- Diagnóstico
- Tratamento
- Prevenção
- Consequências e complicações
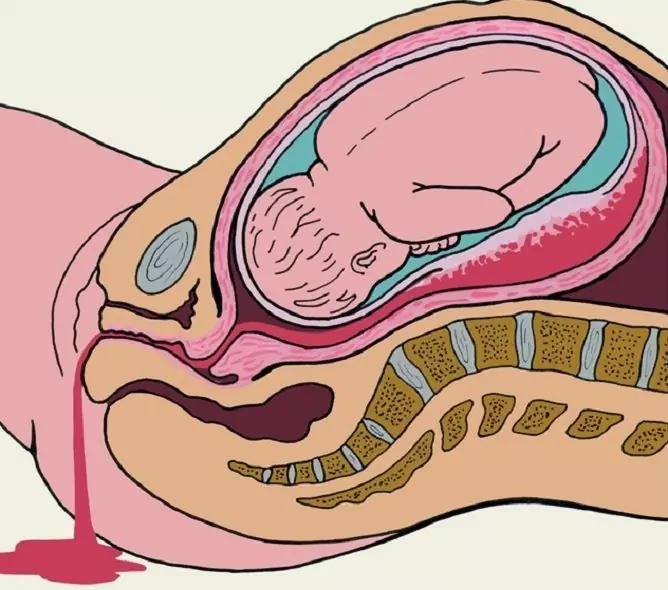
Obstétrico refere-se ao sangramento do canal de parto que ocorre durante a gravidez, parto e no período pós-parto inicial. De acordo com várias fontes, são observados em 4 a 12% de todas as gestações.
As hemorragias obstétricas representam sempre uma grave ameaça à vida e à saúde da mulher e ocupam o primeiro lugar na estrutura da mortalidade materna.

O sangramento obstétrico ocorre durante a gravidez, parto ou início do pós-parto
Causas
No primeiro trimestre da gravidez, o sangramento pode resultar de:
- gravidez cervical;
- deriva cística;
- gravidez não desenvolvida;
- aborto espontâneo;
- algumas patologias do colo do útero (câncer, pólipos).
Na segunda metade da gravidez, as causas do sangramento obstétrico são:
- descolamento prematuro da placenta;
- placenta prévia;
- ruptura do útero.
Causas de sangramento obstétrico que ocorrem durante o trabalho de parto:
- ruptura do colo do útero;
- ruptura do corpo do útero;
- descolamento prematuro da placenta;
- fixação parcial verdadeira ou densa da placenta;
- remanescentes de tecido placentário na cavidade uterina;
- espasmo da faringe com violação da placenta.

A gravidez múltipla também é um fator de risco para o desenvolvimento de sangramento obstétrico.
No período pós-parto inicial, a causa mais comum de sangramento obstétrico é a hipotonia uterina, ou seja, sua contração insuficiente. Fatores de risco para o desenvolvimento de sangramento uterino hipotônico:
- história obstétrica e ginecológica sobrecarregada;
- gestose;
- gravidez múltipla;
- polihidrâmnio;
- fruta grande.
Tipos
Dependendo da causa, o sangramento obstétrico pode ser dividido em vários tipos:
- Associado a tônus uterino insuficiente.
- Associado a distúrbios de coagulação do sangue.
- Associado a um atraso na cavidade uterina do embrião ou tecidos placentários.
- Associado a lesões traumáticas do útero e (ou) canal de parto.
Estágios
De acordo com o volume de sangue perdido, o sangramento obstétrico é de vários estágios:
- Perda aguda de sangue.
- Síndrome de perda maciça de sangue.
- Choque hemorrágico.
Sinais
O principal sintoma do sangramento obstétrico é o sangramento do trato genital de uma mulher. No caso do sangramento obstétrico, é característico de início súbito e abrupto, logo adquirem caráter maciço, muitas vezes associado à dor.
No contexto da perda de sangue em mulheres, os parâmetros hemodinâmicos pioram, a hipóxia circulatória e anêmica se desenvolve. Isso se manifesta pelos seguintes sinais:
- palidez da pele;
- fraqueza severa;
- náusea;
- suor frio;
- redução da pressão arterial;
- taquicardia;
- dispneia;
- diminuição da produção de urina.
À medida que aumenta a quantidade de sangue perdido, a gravidade dos sintomas aumenta. A consciência é perturbada - até sua perda completa.

O sangramento obstétrico geralmente começa repentinamente, rapidamente se torna maciço e muitas vezes leva ao desenvolvimento de coagulopatia
O sangramento obstétrico freqüentemente leva ao desenvolvimento de uma coagulopatia do tipo da coagulação intravascular disseminada (CID), que é acompanhada por sangramento maciço que ameaça a vida da mulher. A diferença entre o sangramento coagulopático de outros tipos é que o sangue que flui do trato genital forma coágulos muito soltos ou nem mesmo os forma.
Diagnóstico
O diagnóstico de hemorragia obstétrica visa descobrir sua causa, mas é necessária atenção médica de emergência. Normalmente o diagnóstico é realizado de acordo com o seguinte algoritmo:
- Fazendo anamnese. O médico especifica quando ocorreu o sangramento, o que antecedeu seu aparecimento, qual o volume de sangue perdido antes do início do exame e as características do curso da gravidez.
- Chamar um assistente de laboratório para coleta de sangue. O grupo sanguíneo do paciente e Rh, nível de hemoglobina, tempo de coagulação do sangue são determinados com urgência, um coagulograma é feito.
- Exame geral, incluindo medição da pressão arterial, contagem de pulso, frequência respiratória.
- Exame ginecológico externo. Examine a genitália externa, palpe o útero através da parede abdominal anterior, avaliando seu tamanho e o estado do tônus do miométrio.
- Inspeção em espelhos. Com a ajuda de um espéculo vaginal, o ginecologista examina a vagina e o colo do útero em busca de possíveis danos, bem como a presença de neoplasias do canal cervical.
- Ultrassom do útero. Durante o estudo, a condição do feto e a localização da placenta são determinadas em mulheres grávidas, e seu possível descolamento prematuro é revelado. No período pós-parto, a ultrassonografia pode detectar um atraso na cavidade uterina dos lóbulos da placenta ou membranas fetais.
- Cardiotocografia. O método permite que você avalie a condição do feto.

Para prevenir e descobrir a causa do sangramento obstétrico, uma mulher deve ser examinada regularmente
Tratamento
A principal tarefa do tratamento do sangramento obstétrico é implementar uma hemostasia confiável, salvar a vida da mulher e, se possível, do feto. Uma mulher grávida deve ser internada em um hospital. Ela recebe repouso absoluto e supervisão médica rigorosa.
A terapia conservadora para sangramento obstétrico que ocorre em qualquer estágio da gravidez e em qualquer estágio do trabalho de parto tem como objetivo o tratamento da patologia subjacente que causou o sangramento. Além disso, é realizada uma correção ativa das consequências da perda maciça de sangue.
Se o sangramento obstétrico ocorre durante uma gravidez prematura e, ao mesmo tempo, de acordo com estudos objetivos, a condição do feto não é afetada, a terapia tem como objetivo parar o sangramento e manter a gravidez. Inclui o agendamento:
- tocolíticos;
- drogas fortificantes;
- angioprotetores;
- agentes que afetam a reologia do sangue;
- sedativos.
Com a perda maciça de sangue causada pelo descolamento prematuro da placenta, pode ser necessária a transfusão de sangue total, massa eritrocitária e plasma.
Se ocorrer sangramento obstétrico no último trimestre da gravidez ou no período inicial do trabalho de parto, em alguns casos, a cesariana de emergência é usada para interrompê-lo. As indicações são:
- placenta prévia completa;
- descolamento prematuro da placenta, acompanhado de sangramento maciço;
- câncer cervical;
- ruptura do corpo do útero.
Para parar o sangramento obstétrico que ocorre no período pós-parto, execute:
- a introdução de drogas redutoras do útero (uterotônicos);
- exame manual da cavidade uterina com retirada da placenta remanescente e das membranas fetais;
- massagem do corpo do útero no punho.
Se não for possível estancar o sangramento por métodos conservadores, a fim de salvar vidas, as mulheres recorrem à retirada do útero.

Para sangramento obstétrico maciço no final da gravidez, uma cesariana de emergência é realizada
Em caso de sangramento obstétrico grave durante a gravidez ou parto, primeiro é realizada uma cesariana, após a qual as artérias uterinas são ligadas. Se isso não levar ao efeito clínico adequado, é realizada a amputação ou extirpação do útero.
As indicações para a retirada do útero no período pós-parto são:
- Útero de Couveler;
- incapacidade de obter hemostasia por métodos conservadores.
No período pós-parto, o sangramento obstétrico geralmente é causado por trauma no canal de parto. Nesse caso, as lágrimas são suturadas.
Prevenção
A prevenção da ocorrência de sangramento obstétrico inclui as seguintes medidas:
- exame e tratamento de doenças ginecológicas e somáticas identificadas em uma mulher na fase de planejamento da gravidez;
- cadastro precoce de gestante;
- visitas regulares programadas a um ginecologista-obstetra distrital grávido;
- diagnóstico e tratamento oportunos de quaisquer complicações da gravidez (ameaças de interrupção espontânea, insuficiência placentária, gestose, hipertensão arterial);
- controle dos níveis de glicose no sangue;
- nutrição racional da gestante;
- terapia de exercício regular;
- manejo racional do parto.
Consequências e complicações
O prognóstico para sangramento obstétrico, especialmente maciço, é sempre sério. As complicações mais comuns são:
- hipóxia fetal;
- morte fetal intrauterina;
- desenvolvimento do útero de Kuveler;
- desenvolvimento de síndrome de coagulação intravascular disseminada;
- choque hemorrágico;
- Insuficiência renal aguda;
- Síndrome de Sheehan;
- morte de uma mulher.
Vídeo do YouTube relacionado ao artigo:

Elena Minkina Médica anestesiologista-ressuscitadora Sobre o autor
Educação: graduou-se pelo Tashkent State Medical Institute, com especialização em medicina geral em 1991. Foi aprovado em cursos de atualização repetidamente.
Experiência profissional: anestesiologista-reanimadora da maternidade municipal, ressuscitadora do setor de hemodiálise.
As informações são generalizadas e fornecidas apenas para fins informativos. Ao primeiro sinal de doença, consulte seu médico. A automedicação é perigosa para a saúde!