- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Última modificação 2025-11-02 20:14.
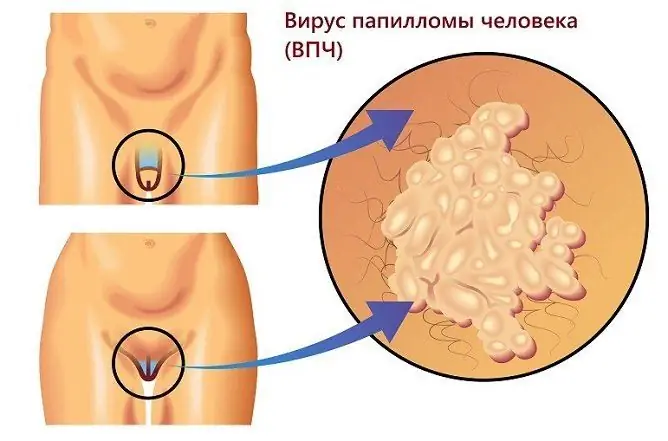
Verrugas genitais
O conteúdo do artigo:
- Causas
-
Sintomas de verrugas anogenitais em mulheres e homens
- Verrugas genitais
- Condylomas Buschke - Levenshtein
- Possíveis complicações
-
Diagnóstico
Diagnóstico diferencial
- O que fazer
- Prevenção
- Vídeo
As verrugas genitais são neoplasias que podem ocorrer quando infectadas com o papilomavírus humano em homens e mulheres de diferentes faixas etárias.
Na maioria das vezes, a patologia é registrada em pacientes com menos de 30 anos de idade, o desenvolvimento de papilomas genitais em crianças é possível. Estudos mostraram que aproximadamente 85% dos pacientes com verrugas genitais e ânus também desenvolvem neoplasias no colo do útero ou na vagina.
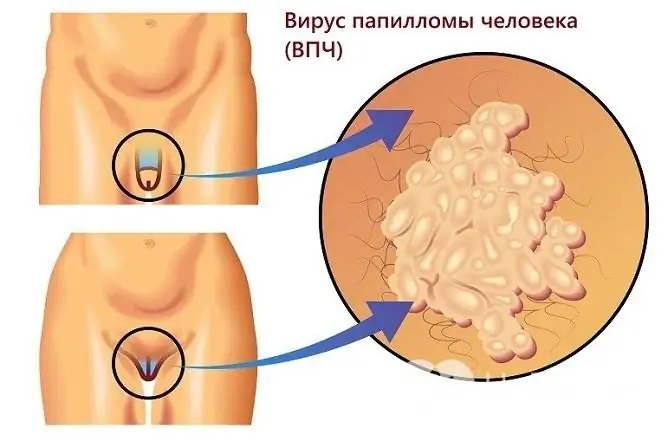
As verrugas anogenitais, ou condilomas, são causadas pelo papilomavírus humano
Em alguns casos, as neoplasias podem regredir espontaneamente, embora sua transformação maligna também seja possível.
Se houver neoplasias na região anogenital, é necessário consultar um ginecologista ou dermatovenerologista. A escolha do esquema terapêutico é realizada levando-se em consideração a localização da educação, a presença de patologias concomitantes, o estado geral de saúde e os desejos do paciente.
Causas
A infecção por papilomavírus humano refere-se a doenças que podem ser transmitidas sexualmente. Até o momento, já foi comprovado o papel do papilomavírus humano (HPV) no desenvolvimento de alguns tipos de câncer (câncer de colo do útero, pênis, vagina, ânus, etc.).
O papilomavírus tem epiteliotropia e é detectado na pele, conjuntiva, nas membranas mucosas da cavidade oral, esôfago, brônquios, reto e órgãos do sistema reprodutor. A infecção com uma cepa de papilomavírus que causa formações anogenitais é facilitada por mudanças frequentes nos parceiros sexuais, início precoce da atividade sexual e recusa em usar métodos contraceptivos de barreira.
A infecção é possível através do contato sexual e doméstico, bem como durante manipulações médicas (são conhecidos casos de infecção de pessoal médico de pacientes infectados), a passagem de uma criança pelo canal de parto de uma mãe infectada. Além disso, a infecção transplacentária do feto é possível na presença de uma infecção viral em uma mulher grávida.
Os fatores de risco incluem:
- maus hábitos;
- doenças infecciosas frequentes;
- hipotermia do corpo;
- mudanças nos níveis hormonais;
- uso de anticoncepcionais intrauterinos;
- o uso de drogas imunossupressoras;
- processos inflamatórios no corpo.
Os papilomas genitais podem reaparecer durante a gravidez, neste período, num contexto de mudanças no corpo da mulher, as neoplasias podem se soltar e crescer. Freqüentemente, há uma regressão independente de formações após o parto.
A infecção por HPV é freqüentemente combinada com outras doenças sexualmente transmissíveis.
Sintomas de verrugas anogenitais em mulheres e homens
O papilomavírus infecta as células epiteliais, causando alterações em sua estrutura (neoplasia benigna ou maligna). O período de incubação da infecção por vírus é geralmente de 3 a 6 meses, mas pode durar vários anos. Na ausência de tratamento, as neoplasias podem desaparecer por conta própria, permanecer inalteradas ou progredir.
As verrugas na área anogenital, como podem ser vistas na foto, geralmente são da cor da pele, marrons ou pretas. As neoplasias planas, via de regra, não incomodam o paciente, quando crescem e atingem tamanhos grandes, causam desconforto. Dor e coceira podem ocorrer durante a relação sexual, ao remover os pelos em áreas íntimas.
As verrugas anogenitais estão localizadas principalmente em locais de dano ao tecido durante o contato prolongado com a umidade:
- área anal;
- a boca da uretra;
- pequenos lábios;
- vagina;
- Colo do útero;
- prepúcio;
- a cabeça do pênis.
Com um tamanho ou número significativo de neoplasias deste tipo na boca da uretra, é possível sobrepor a luz da uretra, o que leva a um atraso e / ou dor ao urinar. Se esse crescimento ocorrer na região anal, os pacientes podem sentir desconforto durante as evacuações.
Verrugas genitais
As verrugas genitais são neoplasias com haste fina ou base ampla, que podem ter a aparência de um único nódulo ou de várias protuberâncias semelhantes a uma crista de galo. Seu aparecimento é possível tanto na pele quanto nas mucosas.
Condylomas Buschke - Levenshtein
Com o desenvolvimento do condiloma Buschke-Levenshtein, o paciente desenvolve várias formações, que depois se fundem. A neoplasia tem uma base larga, os crescimentos são separados por sulcos, com o tempo tornam-se ásperos ao toque, cobertos por escamas. Nos sulcos geralmente se acumulam conteúdos transparentes, de odor desagradável. A educação é propensa à malignidade.
Possíveis complicações
As complicações da patologia podem ser:
- sangramento de uma neoplasia (geralmente se desenvolve com danos mecânicos aos crescimentos, incluindo ao barbear, durante a relação sexual);
- a adição de uma infecção bacteriana com o desenvolvimento de um processo purulento;
- papilomatose (papilomas múltiplos);
- transformação maligna.
Existem tipos de papilomavírus com alta e baixa oncogenicidade. As cepas comuns causam o desenvolvimento de verrugas, papilomas. Cepas altamente oncogênicas são detectadas em 50-80% dos casos com displasia moderada e grave, que são condições pré-cancerosas, bem como em 90% dos casos de câncer invasivo.
Na malignidade, a neoplasia mostra crescimento, ulceração, sangramento.
Diagnóstico
Os principais métodos diagnósticos incluem exame objetivo, exame citológico de esfregaços e biópsias. Um exame geral de sangue e urina pode ser necessário. Nas formas assintomáticas e com poucos sintomas da patologia, recorrem ao método da reação em cadeia da polimerase.
O diagnóstico de neoplasias com crescimento endofítico costuma ser um problema, uma vez que não há lesões epiteliais pronunciadas.
Diagnóstico diferencial
O diagnóstico diferencial das verrugas genitais é realizado com herpes genital, molusco contagioso, pintas. No herpes genital, um grupo de pequenas vesículas cheias de conteúdo transparente aparece na pele. Ao contrário das verrugas, o herpes costuma ter manifestações clínicas mais pronunciadas (dor, ardor, coceira na virilha, erosão no local das vesículas abertas, aumento da temperatura corporal para 38 ° C, aumento dos linfonodos inguinais).
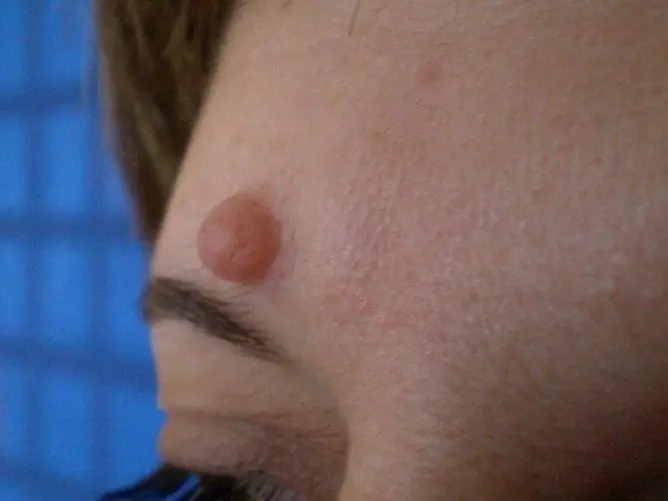
O molusco contagioso se assemelha visualmente a uma espinha comum que pode aparecer em qualquer parte do corpo, inclusive na área anogenital. A superfície da neoplasia tem uma tonalidade perolada, a educação tem uma impressão umbilical no centro. Quando pressionado, um conteúdo piegas é liberado dele.
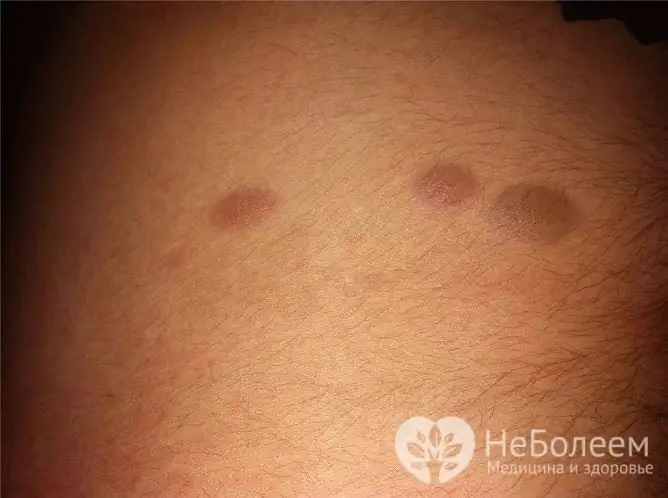
Os condilomas escuros às vezes se parecem com manchas
Moles podem ser localizados no períneo em mulheres e homens. Eles geralmente não sobem acima do nível da pele, são pequenos e de cor escura. Se uma verruga se elevar acima do nível da pele, pode ser confundida com uma verruga.
O que fazer
O principal método de tratamento é a remoção das neoplasias. O tratamento geral é fortalecer o sistema imunológico para prevenir recaídas. Para isso, podem ser prescritos antivirais, imunomoduladores, complexos vitamínicos e minerais.
Métodos para remover verrugas genitais
| Método | Descrição |
| Criodestruição | Com a ajuda de nitrogênio líquido, pequenas neoplasias geralmente são removidas da vagina, na cabeça do pênis |
| Método eletrocirúrgico | Este método pode ser usado para eliminar grandes formações. |
| Remoção de laser | Pode ser usado em locais de difícil acesso. |
| Excisão cirúrgica | Raramente é usado, apenas nos casos em que outros métodos não são adequados por um motivo ou outro. |
Durante a gravidez, o tratamento é recomendado nas fases iniciais, usando apenas métodos destrutivos físicos (por exemplo, criodestruição, laser de dióxido de carbono. Os antivirais gerais não são usados neste caso.
Prevenção
Para fins de prevenção, é recomendado:
- tratamento oportuno de infecções sexualmente transmissíveis;
- o uso de métodos anticoncepcionais de barreira (especialmente ao trocar de parceiro sexual);
- evitação de relações sexuais promíscuas;
- aumento da imunidade;
- usar roupas íntimas feitas de materiais naturais;
- recusa em usar os artigos de higiene alheios;
- cumprimento das regras de higiene pessoal.
As recidivas ocorrem em cerca de 25% dos pacientes dentro de 3 meses após o tratamento. Normalmente, a recorrência não está associada à reinfecção de um parceiro sexual, mas à reativação da infecção.
Vídeo
Oferecemos a visualização de um vídeo sobre o tema do artigo.

Anna Aksenova Jornalista médica Sobre a autora
Educação: 2004-2007 "First Kiev Medical College" especialidade "Diagnóstico de laboratório".
Encontrou um erro no texto? Selecione-o e pressione Ctrl + Enter.